Implantation
Infertility
着床障害・不育症治療
主な原因と治療についてCauses and treatment
※各詳細はページ下にあります
着床障害
胚の内膜への接着が妨げられる
子宮腔の細菌叢が異常
子宮内膜が準備できていない
移植胚が排出される
着床障害・不育症
血液・内分泌的な異常
胎盤に血液が流れない
胚の染色体異常
不育症
胚が免疫細胞に攻撃される
着床障害についてImplantation Disorder
体外受精-胚移植治療において良質の胚盤胞を2回以上移植しても妊娠しない場合は、着床障害(反復着床不成功:RIF)の可能性があります。着床障害ではそのまま胚移植を継続しても妊娠が成立ないことが多いため、原因を究明してそれに対する適切な治療が必要となります。原因の一部は不育症と共通している場合があります。
当院で行っている着床障害検査ならびに治療について
エンドメトリオ
(ERA・EMMA・ALICE)
慢性子宮膜炎ラクトバチルス減少着床の窓のズレ
子宮内膜を採取し、遺伝子発現レベルで着床障害の原因を特定する検査です。三つの検査を同時に行います。検査時の痛みはありません。
-

子宮内膜着床能検査
胚が子宮内膜に着床できる期間はおよそ1.5日で、それ以外の期間では胚は着床することができません。これは着床の窓と呼ばれていて、個人個人でその時期は異なります。遺伝子レベルで着床の窓を個々に特定し、最適なタイミングで胚移植することで妊娠率を高めます。
-

子宮内膜マイクロバイオーム検査
子宮内膜の細菌バランスを、着床・妊娠に影響すると考えられるラクトバチルス菌の割合に着目して分析します。ラクトバチルス菌の割合が十分でない場合は乳酸菌腟剤やサプリメントを投与します。
-

感染性慢性子宮内膜炎検査
子宮内膜炎に関与する主な病原性細菌10種の有無を調べ、陽性の場合は内膜炎の原因となっている細菌を特定します。
子宮内膜フローラ改善処置
子宮の入口から抗生剤+生理食塩水を入れて子宮内膜の除菌と洗浄を行います。洗浄後は子宮内膜フローラの改善を促す乳酸菌腟錠を使用して、さらに着床に適した状態にします。 初回胚移植時には原則として行っています。
子宮鏡検査
子宮内膜ポリープ
子宮の入り口から細いファイバースコープを挿入し、子宮内の様々な異常(内膜表面の炎症、隆起、癒着)や卵管口の状態を検査チェックします。小さなポリープや癒着はその場で治療します。
子宮内膜蠕動検査
内膜蠕動運動
超音波検査で着床期(排卵後5~7日後)に子宮内膜の動き(蠕動運動)を確認します。子宮内膜の動きが停止していない場合は、移植した胚の排出が起こり着床障害の原因となる場合があります。検査で蠕動運動が認められた場合は胚移植時に運動を抑制する治療を行い、胚の排出を防止します。
サプリメントによる
体質改善(ビタミンD、亜鉛)
ビタミンD ・銅・亜鉛
ビタミンⅮ
免疫系調節に関連していると考えられ、着床に必要な栄養素です。不足の場合はサプリメントの内服を行います。
亜鉛
血中の亜鉛濃度が低い方や逆に銅濃度が高い方は、不妊症・不育症である率が高いと考えられています。銅と亜鉛は同じチャンネルから血中に取り込まれるため、亜鉛のサプリメントを内服することで銅を減らし、着床障害の改善を目指します。
PRP療法
子宮内膜が薄い
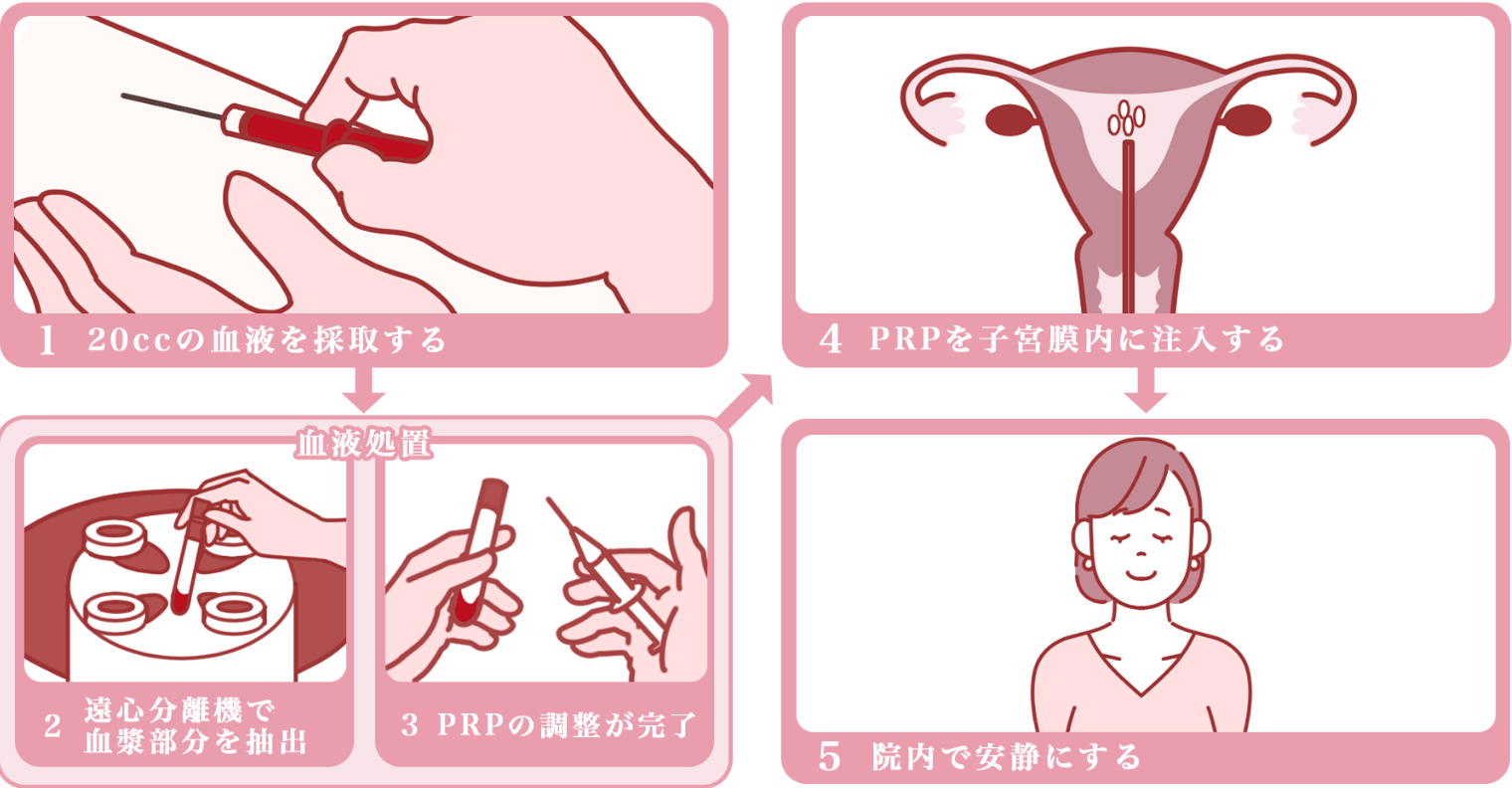
ご自身の血液から作られた「濃縮血小板血漿(PRP)」を子宮内に注入する最新の再生医療です。血小板には細胞の成長や再生を促す多種類の物質が含まれ、これらの作用で子宮内膜の厚みが増し、機能的にも着床しやすい内膜になると考えられています。子宮内膜が薄い場合や、ほかに原因が認められない難治性の胚移植不成功などの場合に有効です。
処置時期
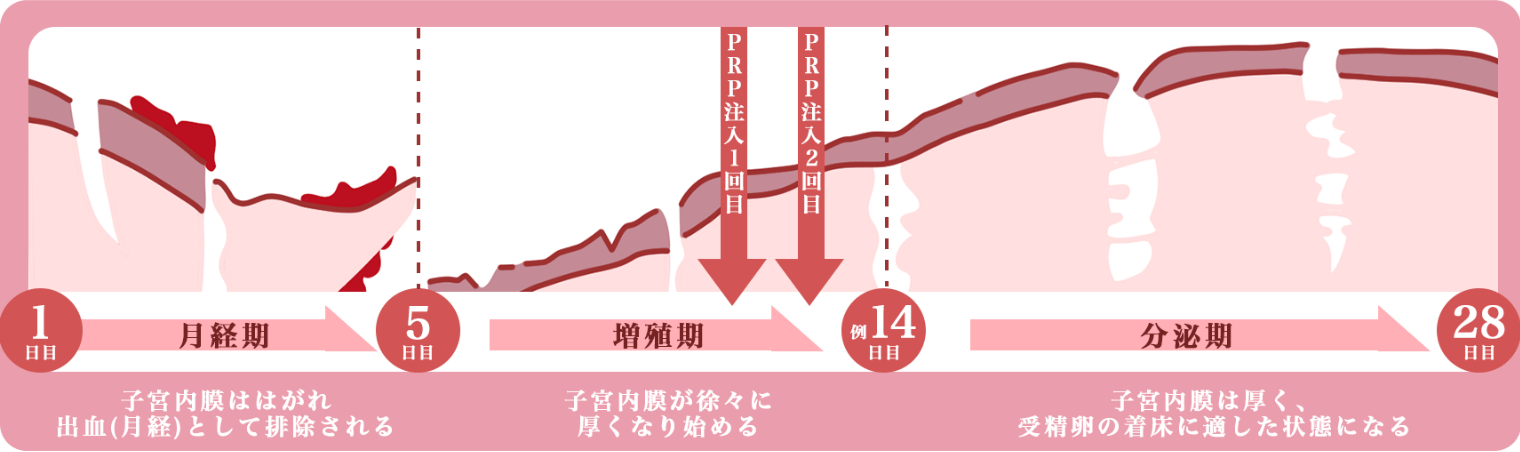
基本的には月経から10日目頃と12日目頃に2回セットで行います。
内視鏡下手術(TCR)
粘膜下子宮筋腫子宮腔内癒着
TCR専用の子宮鏡により子宮内腔を観察しながら、装着されている電気メスで着床を物理的に妨げている粘膜下子宮筋腫や子宮内膜ポリープを丁寧に焼き切っていきます。
またアッシャーマン症候群などの子宮内腔癒着の解除手術も行っています。手術により子宮内膜の損傷が起こらないようにする高度な技術が要求されます。当院では経験豊富な内視鏡専門医が治療を担当いたします。
PGT-A
(着床前胚染色体異数性検査)
着床前検査
受精卵の異常は主に染色体の数的異常が原因とされており、反復着床不成功の中で最も頻度が高いと考えられています。染色体検査として着床前診断やスクリーニングを遺伝学的に行うことが生殖医療と生化学的技術の発展に伴って可能になっています。日本産科婦人科学会の認可が2019年12月におりた後、当院でもPGT-A(着床前胚染色体異数性検査)を治療に取り入れています。

着床前胚染色体異数性検査(PGT-A)についてAbout PGT-A
体外受精で得られた受精卵(胚)を子宮に戻す(胚移植)前に、妊娠不成立や流産の原因となる胚の染色体異常の有無を調べる検査です。
日本産科婦人科学会はこれまで一部の限られた施設においてPGT-Aの有効性を調べる研究を行ってきましたが、さらに大規模にPGT-Aの効果を調べるための多施設臨床研究を行うこととなりました。当院はこの臨床研究の分担施設としての承認を受けましたので、条件に適合する患者様を対象にPGT-Aを実施いたします。
PGT-Aをご検討の方は、以下の説明をお読みの上、外来受診日に担当医にお伝え下さい。PGT-Aは臨床研究です。対象となる患者様には条件があります。希望されるすべての方に受けて頂くことはできません。また、現在他院にて不妊治療を行っており、当院でのPGT-Aを希望される方は下記ボタンから諸条件などをご確認ください。
※PGT-Aに関して、電話やメールでのお問い合わせにはお答えいたしかねます。あらかじめご了承下さい。
PGT-A臨床研究の対象者
※いずれも婚姻関係が必要となります。
反復して体外受精が不成功
直近の胚移植2回以上で妊娠が成立していない(生化学的流産は体外受精不成功とする)
反復流産
妊娠が2回以上連続して臨床的流産(臨床的流産とは胎嚢を確認したあとの流産のこととする)になっている
夫婦いずれかに生殖に影響する染色体構造異常が認められる場合
PGT-Aの方法
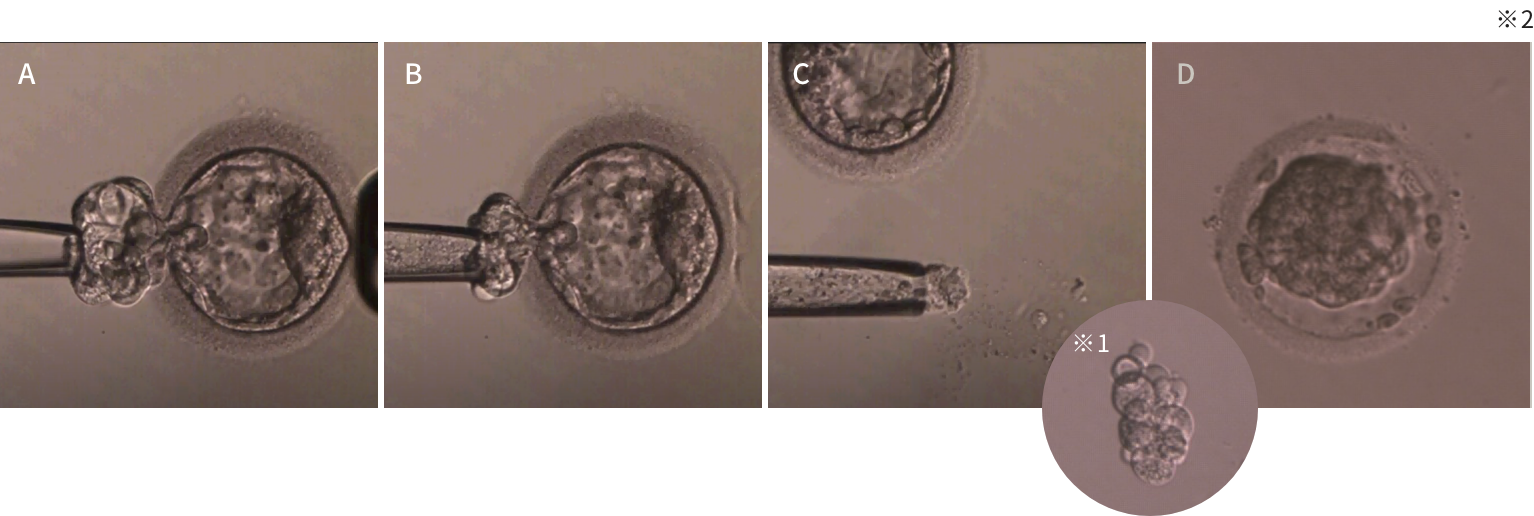
体外受精(ICSI)で得られた胚を胚盤胞まで育てます。胚盤胞が得られた段階で、将来的に胎盤になる部分から細胞を採取※1し、検査会社にて染色体の状態を調べます。結果が得られるまでの間(3-4週間程度)、胚は一旦凍結保存※2されます。
検査結果にて染色体の状態に異常がないものを、融解し子宮に移植します(胚移植)。
(胚盤胞が得られない場合は検査できません。また、検査にて移植に適さない胚は廃棄となります。)
PGT-Aのメリット・デメリット・限界
胚移植が行えた場合の妊娠率は通常より高く、流産率も低くなります。
結果的に胚移植を行った場合、赤ちゃんが産まれる確率は高くなります。採卵しても胚移植できない場合もありますので、採卵あたりの妊娠率が高くなるのか、流産率が低くなるのかは、はっきりとしていません。
胚盤胞から細胞を採取することにより胚にダメージを与える可能性があります。胚移植を行ったとしても、必ず妊娠するわけでも、流産しないわけでもありません。染色体に異常がある胚は移植しませんので、結果的に移植できる胚が少なくなったり、移植できなかったりすることがあります。
検査を行うための費用が別途1胚あたり99,000円(税込)かかります。
検査する細胞は胚のほんの一部のため、胚全体の状況を反映していない可能性があります。そのため、染色体異常があると判定されても本当は赤ちゃんが生まれる胚であった可能性や、異常がないと判定された胚であっても流産や死産、染色体疾患をもったお子さんの出生につながる可能性があります。
足立病院でのPGT-Aの流れ
担当医にPGT-A希望であることをお伝えください
PGT-A説明会動画の視聴(診察時に視聴のためのパスワードをお渡しします。)
PGT-Aを行うにあたって必要な検査があれば実施
夫婦染色体検査、抗リン脂質抗体症候群の検査など
遺伝外来にて遺伝カウンセリング夫婦での受診が必要
夫婦で同意書を作成
いずれの段階においても、研究の対象条件を満たさない場合はPGT-Aを行うことはできません。
PGT-Aを行う体外受精周期はすべての手続が終わってからになります。
今回の臨床研究ではこれまでに凍結した受精卵を使ってのPGT-Aはできません。
重要事項
PGT-Aでは、性別を知ることはできません。1回の胚移植で移植できる受精卵の数は1つに限られます。
不育症についてRecurrent Pregnancy Loss
不育症外来:水曜日午前
流産は全ての妊娠で10~15%程度の確率で起こりますが、流産や死産が繰り返して起こり、元気な赤ちゃんを得られない状態は「不育症」と診断され、その原因の究明が必要となってきます。
「不育症」の原因はさまざまですが、原因を特定することで次の妊娠時に流産を防ぐことが可能となります。
一般的に不育症検査の対象は流産回数3回以上の方になりますが、流産回数2回以下や流産歴がない方でもご希望のある場合には、不育症のスクリーニング検査をさせていただきます。原因の一部は着床障害と共通している場合があります。
当院で行っている不育症検査
ならびに治療について
血液内分泌検査
甲状腺・プロラクチン・糖尿
甲状腺機能異常、高プロラクチン血症、糖尿病のチェックを行います。高プロラクチン血症については内服治療を行います。甲状腺機能異常並びに糖尿病は当院母性内科に紹介し、専門医が治療を担当します。
血液凝固を防ぐアスピリンやヘパリンを用いた抗血栓療法
抗リン脂質抗体症候群血液凝固因子異常
抗リン脂質抗体症候群や血液凝固因子異常では血管内で通常より血が固まりやすくなります。胎盤の微小な血管に血栓ができてしまい、胎児に酸素や栄養が回らなくなることがあります。血液凝固を防ぐアスピリンやヘパリンを用いた抗血栓療法を行います。
免疫抑制剤タクロリムスやピシバニール治療
Th1/Th2比NK細胞活性
胎児は母体にとっては異物ですが、妊娠中は免疫細胞が異物排除に対して寛容となっており排除されません。このシステムが破綻すると胎児が免疫細胞から攻撃を受けることになります。この免疫寛容が十分かどうかをリンパ球ではTh1/Th2比、ナチュラルキラー細胞ではNK細胞活性を指標に判定します。免疫抑制剤のタクロリムスやピシバニールによる治療が行われます。
腹腔鏡や子宮鏡による内視鏡手術
卵管水腫子宮筋腫子宮形態異常
子宮筋腫、子宮形態異常(双角子宮、中隔子宮、重複子宮など)、子宮腔内癒着、子宮内膜ポリープ、卵管水腫などが流早産の原因となることがあります。腹腔鏡や子宮鏡による内視鏡手術により病変を取り除きます。
遺伝専門医によるカウンセリング
夫婦染色体検査
夫婦いずれかに染色体異常がある場合流産を繰り返すことがあります。遺伝専門医によるカウンセリングが行われ、今後の妊娠の見通しや対処法(着床前診断)などが話し合われます。